侯腾医生的科普号
- 精选 关于完全内生型肾肿瘤的保肾手术
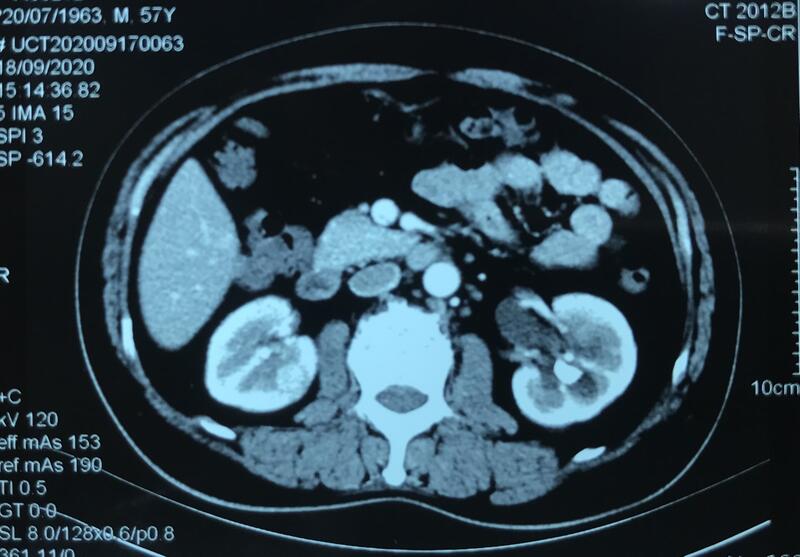
完全内生型肾肿瘤是肾肿瘤保肾手术中的较难类型,尤其是比较小的肿瘤。主要困难在于肿瘤“埋藏”于肾脏实质内,外观上看不出肿瘤位置,给切除带来很大困难。目前行之有效的解决方案是借助术中超声来标记肿瘤位置,然后实施切除。 此例是一右肾背侧完全内生型肿瘤,1cm左右,借助术中B超定位实现完整切除,手术时常50min,术中出血10ml。 图1: 术前CT所示右肾肿瘤“隐藏”于背侧实质内 图2: 术中超声下所示肾肿瘤 图3: 完整切除肾肿瘤 术后剖视标本(黄色圈所示) 除了行腹腔镜切除,对于完全内生型肾肿瘤,还可根据不同患者的个体情况,采取术中射频消融、微波等治疗手段。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科3073人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科3073人已读 - 医学科普 膀胱癌不需要切除膀胱,保膀胱方案是否可行?
膀胱癌是泌尿系统一种常见的恶性肿瘤,其发病率和死亡率均较高,每年全球有近60万人被诊断出患有这种疾病,造成20万人死亡。膀胱癌分为肌层浸润性膀胱癌和非肌层浸润性膀胱癌,约75%的膀胱癌患者确诊时属于非肌层浸润性膀胱癌(NMIBC),约25%的患者为肌层浸润性膀胱癌或转移性膀胱癌(MIBC)。对于MIBC和部分高危/复发的NMIBC来说,传统的治疗方式往往是进行根治术膀胱切除手术,但这样的方法需要行尿流改道,会对患者的身体和心理健康产生巨大的影响。随着医学技术的不断进步,保膀胱的治疗方法逐渐被越来越多的医生和患者所接受。本文将向大家详细介绍膀胱癌保膀胱的宣传内容,包括保膀胱治疗的概念、优势、适用范围、注意事项以及成功案例。一、膀胱癌保膀胱治疗的概念膀胱癌保膀胱治疗是指在进行膀胱癌治疗时,不进行根治性膀胱切除手术,而是采用综合治疗方法来保留膀胱的功能。这种治疗方法通常包括膀胱肿瘤电切/剜除、化疗、放疗、免疫治疗等多种手段,可以有效地控制肿瘤的生长和扩散,同时保留患者的排尿功能和生活质量。经尿道膀胱肿瘤电切是针对NMIBC的经典膀胱内肿瘤切除方法,而膀胱肿瘤整块切除时近年兴起的新术式,与传统术式相比大幅度降低的肿瘤细胞的残留,尤其对于中高危的NMIBC更为适用。对于部分MIBC,也可以用电切为主的保膀胱策略。目前主流的做法是最大程度膀胱肿瘤电切+静脉化疗+局部放疗,称为“保膀胱三联方案(TMT)”。随着医疗技术进步及药物临床研究的进展,保膀胱策略越来越多样化,方案也越来越丰富。在不久的将来,势必形成针对不同基因亚群的精准靶向治疗新局面。二、膀胱癌保膀胱治疗的优势1.保留排尿功能:传统的膀胱切除手术会导致患者失去自主排尿功能,需要进行尿袋等辅助设备的使用。而保膀胱治疗可以保留患者的排尿功能,避免对生活质量造成影响。2.提高生活质量:由于保膀胱治疗不进行膀胱切除手术,因此可以减少手术带来的痛苦和不适,提高患者的生活质量。3.更好的术后恢复:保膀胱治疗相对于传统的膀胱切除手术,术后恢复更加迅速,最大程度减少手术对患者的创伤,患者可以更快地回到正常的生活和工作。4.降低治疗费用:由于保膀胱治疗不需要进行复杂的手术和术后护理,因此可以降低治疗费用,减轻患者的经济负担。三、膀胱癌保膀胱治疗的注意事项1.定期随访:在进行保膀胱治疗后,患者需要定期进行随访检查,以确保肿瘤得到有效控制和治疗。2.规范治疗:患者需要遵循医生的建议进行规范的治疗,包括化疗、膀胱灌注化疗、最大限度根治性经尿道膀胱肿瘤切除术、免疫治疗等多种手段的综合应用。3.调整生活习惯:患者需要调整生活习惯,如戒烟、避免长期接触有害物质等,以降低肿瘤复发的风险。4.注意症状变化:患者需要注意自己的症状变化,如出现肉眼血尿、尿频、尿急、尿痛等症状时及时就医。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科55人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科55人已读 - 就诊指南 别人漏财我漏尿,一看医生吓一跳(转载自王晓明医生)
尿尿讲究一个天时 地利 人和当条件完全满足的时候哗…… 条件不适合的时候一般人都能憋一会但阿珍咳嗽、打喷嚏、大笑、提重物……尿液都会控制不住往外流这让她很苦恼不敢社交不敢做运动不敢出远门她的生活被搅得一团糟……“医生,您看阿珍是不是病了啊?”阿强殷切地询问医生“是的,她出现了尿失禁,需要及时治疗”像阿珍这样的尿失禁患者挺多的目前,全球有2亿人遭受不同程度的尿失禁困扰,其中成人女性尿失禁发生率为25%-45%。调查表明,中国女性尿失禁发生率为30.9%。警惕尿失禁尿失禁主要是由于老龄,盆底肌受损等原因导致。女性长期尿失禁不仅会导致泌尿系统严重病变,还会引发盆腔炎,膀胱炎,阴道炎等疾病。对于患者而言,要及时治疗,刻不容缓。尿失禁可分为四种1.压力性尿失禁:在咳嗽、大笑等动作引起的膀胱压力增加时出现尿液无法自控的情况。2.急迫性尿失禁:出现频繁的尿意和无法控制的尿液排出,可能由感染、神经障碍或糖尿病等引起。3.充溢性尿失禁:膀胱过度充盈导致尿液溢出,可能由器质性阻塞或神经损伤引起。4.混合性尿失禁:同时具有多种类型的尿失禁特征。为了推广尿失禁防治知识,为尿失禁患者提供专业的帮助,2009年国际尿控协会(ICS)发起,将每年6月份最后一周设为“世界尿失禁宣传周”。“阿珍的尿失禁能治吗?”能治!但要及时就医,医生会根据尿失禁的病因进行针对性治疗。机会来了!由深圳大学附属华南医院泌尿外科发起多个科室在2023年“世界尿失禁宣传周”期间科普宣传尿失禁知识并开展多学科联合义诊活动活动主题摆脱漏尿,干爽一夏,关注盆底健康,共享美好生活活动时间7月2日(周日)9:30-11:30活动地点深圳大学附属华南医院1楼门诊大厅主办科室泌尿外科、妇科、康复医学科活动内容01尿失禁疾病免费筛查咨询、诊疗评估、治疗方案制定02免专家诊金(挂号费)03限量发放精美小礼品,先到先得。……“周日我就带阿珍过来看看!”
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科23人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科23人已读 - 典型病例 寻找高血压的元凶--腹腔镜肾上腺嗜铬细胞瘤切除术
肾上腺嗜铬细胞瘤是起源于肾上腺髓质以及交感神经系统嗜铬细胞的肿瘤,临床表现个体差异甚大,突然发生恶性高血压、心衰或脑出血等。腹腔镜手术切除是行之有效的解决方案,但肿瘤往往对外界刺激较敏感,术中操作过程中会造成血压剧烈波动,对术者和麻醉医师都是巨大考验。本例是一位中年女性,因阵发性高血压(最高达220/130mmHg),心悸,出冷汗到我院就诊,诊断左侧肾上腺嗜铬细胞瘤。 术前经过充分的血压调整、扩容准备,多学科会诊后行腹腔镜手术。肿瘤切除完整,创面干净患者术后恢复良好,血压下降明显,目前已持续保持正常血压范围。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科48人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科48人已读 - 医学科普 中老年男性的羁绊--前列腺疾病
为什么要关注前列腺疾病?近年来,我国人口老龄化呈加速态势。前列腺疾病是50岁以上中老年男性最常见的泌尿生殖系统疾病,近些年发病率逐年升高,尤其在沿海经济发达地区,发病率高于国内其他城市。成为影响中老年男性健康的重要疾病。常见的前列腺疾病有哪些?常见的前列腺疾病包括慢性前列腺炎、良性前列腺增生、前列腺癌,这些疾病都属于我们泌尿外科的诊治范畴。很多来门诊就诊的患者都分不清前列腺炎和前列腺增生的区别。前列腺炎是指由细菌或非细菌引起前列腺组织的慢性炎症疾病,主要临床表现包括尿频,尿急,下腹疼痛等不适感觉,治疗上以药物及行为治疗为主;而前列腺增生是由于前列腺腺体增大引起系列症状的疾病,主要临床表现包括尿频,排尿困难,排尿等待等梗阻性症状。治疗上包括药物和手术治疗,总体的治疗目标是为了改善排尿症状,保护膀胱功能。如何早期发现前列腺癌?前列腺癌的早筛,早诊,早治能够明显提升患者治疗整体疗效,也是我们国家提出的肿瘤三级预防的重要内容。一般建议50岁以上成年男性定期到医院检查(前列腺癌筛查内容:直肠指诊、检测血清肿瘤标志物PSA),这也是临床中最简单、最经济和实用的方法。发现前列腺癌,要不要立即手术呢?前列腺癌的治疗方法很多,包括手术治疗,药物治疗和放疗,对早期、低危的患者,我们可以进行主动监测。不久前国际权威医学顶刊的研究结果证实了,对于大多数局限期前列腺癌患者,主动监测是一种安全有效的治疗方法。前列腺癌的治疗方法有哪些进展?近年来,随着手术机器人的普及、前列腺癌药物临床研究的突破、以及多学科诊疗理念的转变,前列腺的综合治疗有了巨大的进展。包括保护尿控功能及性功能的机器人辅助保留神经的前列腺癌根治术,快速康复外科的发展,晚期前列腺癌新型内分泌治疗药物的临床应用,以及前列腺癌主动监测及全病程管理系统的建立,这些都是实现患者更高获益的新方法,也是我们提升医疗服务质量成为一种大趋势。深圳大学附属华南医院前列腺专病专家团队华南医院前列腺专病专家团队(国家优青、国内顶级医院教授团队全职引进)华南医院单病种管理团队(疾病全程管理、康复护理、心理治疗)华南医院多学科联合诊疗团队特色诊疗1、针对良性前列腺增生的前列腺剜除日间手术2、早期前列腺癌主动监测及随访系统,前列腺癌全流程管理,实现患者更高获益3、前列腺癌的早期诊断,多模态人工智能影像融合精准穿刺4、机器人辅助保留神经的前列腺癌根治术,保护尿控功能及性功能,术后快速康复
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科30人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科30人已读 - 典型病例 腹腔镜下肾门区囊性肾癌的保肾手术案例一
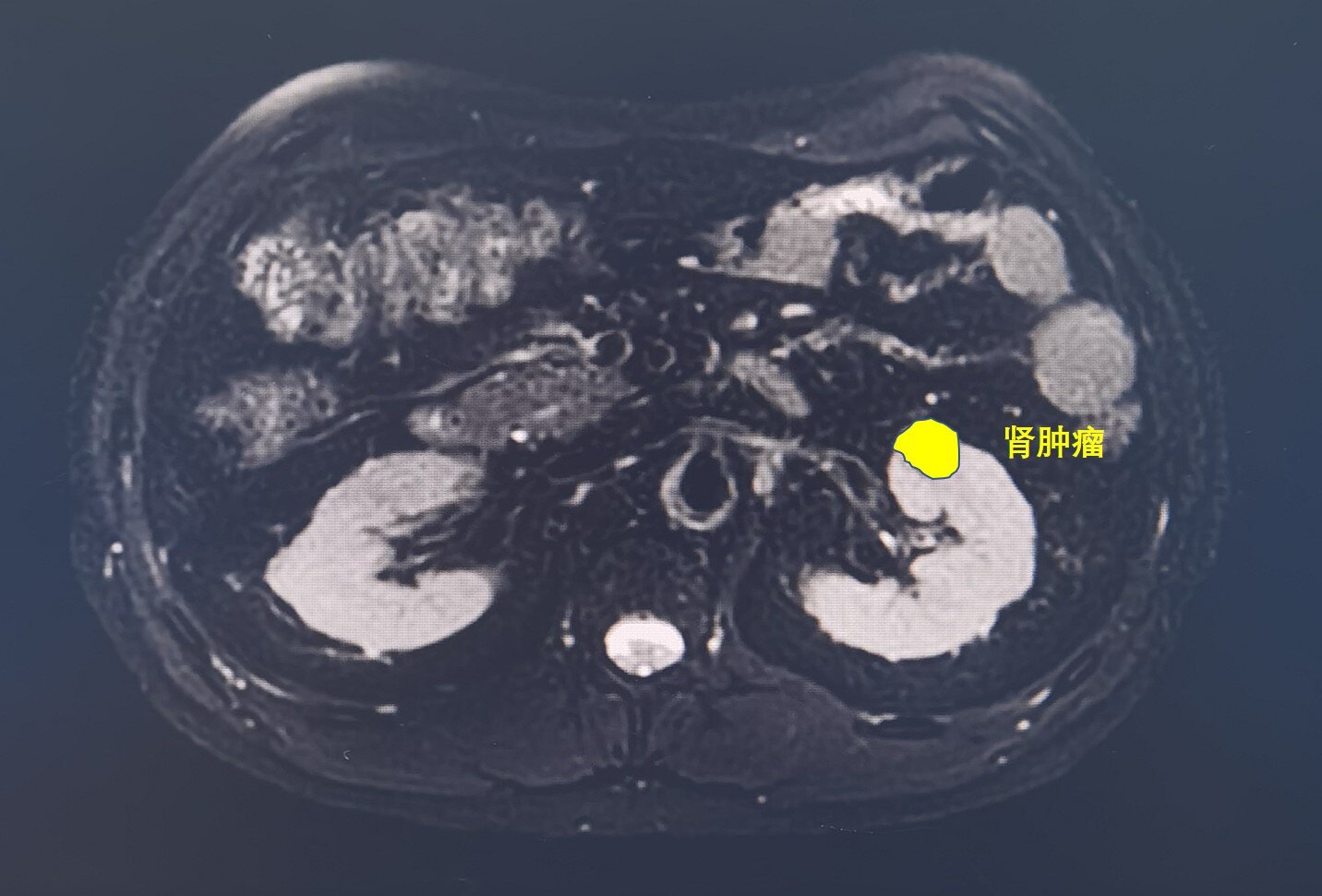
目前,临床上对于直径小于4cm的外生性肾脏肿瘤,是肾部分切的适应征。肾门区的肿瘤也可采用肾部分切除术,但难度相对会大一些,主要原因是靠近肾脏的主要供血动静脉,术中发生血管损伤几率会增大;另外对肿瘤创面的缝合也可能造成供血动脉的缩窄,乃至缝闭。因此,肾门区肿瘤的保肾手术是肾肿瘤保肾手术中相对较困难的类型。囊性肾癌是肾癌中较特殊的一种类型,大部分肾癌以实体肿瘤为主,而囊性肾癌是实性成分中含有液性成分,保肾手术切除时需十分小心,若囊液外溢可能造成肿瘤细胞种植。 本例是一例年轻男性患者,体检发现左侧肾门区的肾肿瘤,呈囊实性表现。肿瘤较小,符合保肾手术的适应症,可行腹腔镜下肾部分切除术。同时需考虑,肿瘤位于肾门区,可能为囊性肾癌,因此对手术提出了更高的要求,需要在囊液不外溢的前提下完整切除肿瘤、并且最大程度地保留肾脏功能。 手术采取经腹途径腹腔镜操作,小心游离出整个肿瘤轮廓,阻断肾动脉后精准切除肿瘤,缝合创面。热缺血时间15分钟,失血20ml。术后病理也证实了肿瘤为囊性肾癌。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科45人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科45人已读 - 医学科普 夏日必看-泌尿系结石的防治
深圳大学附属华南医院泌尿外科科普-关于泌尿系结石的小知识
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科25人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科25人已读 - 医学科普 经脐单孔腹腔镜技术治疗双侧多发肾囊肿
华南医院泌尿外科团队顺利开展微创新术式--经脐单孔腹腔镜技术治疗双侧多发肾囊肿年逾七旬的老先生居住在广西玉林地区,子女在深工作。体检发现双侧肾囊肿,最大的囊肿直径达7.0cm,已经对肾脏造成了明显压迫,需要手术治疗。子女特意把老人接到深圳。华南医院泌尿外科医生团队为患者量身定制了经脐单孔腹腔镜肾囊肿去顶的手术方案,与麻醉手术中心团队密切合作,手术顺利完成,一次手术,同时解决了患者双侧大大小小十几个囊肿。由于手术是经脐切口,手术后几乎看不到伤口,达到了微创,美观的效果。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科25人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科25人已读 - 医学科普 肾门大肿瘤合并主动脉夹层病例分享
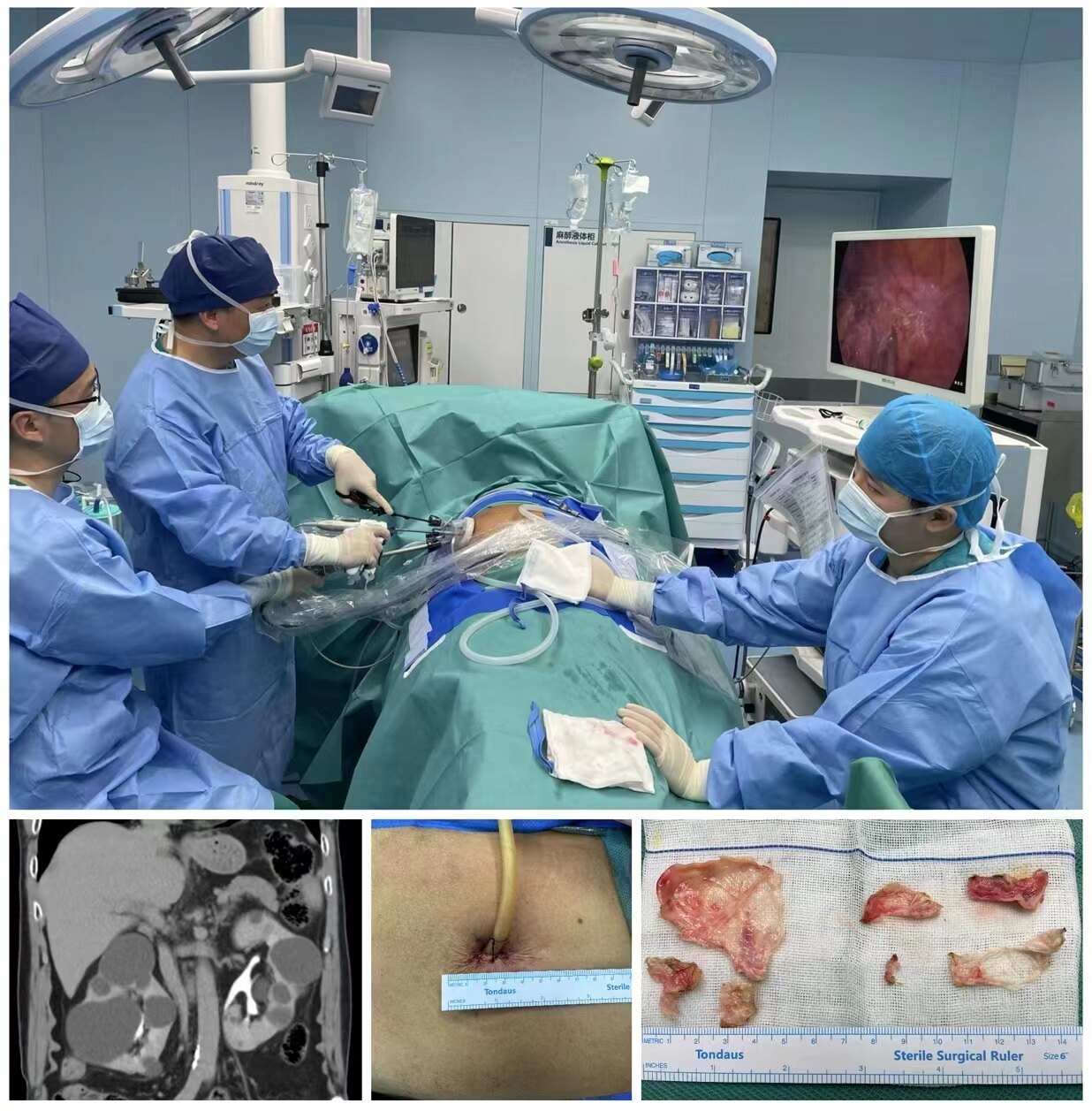
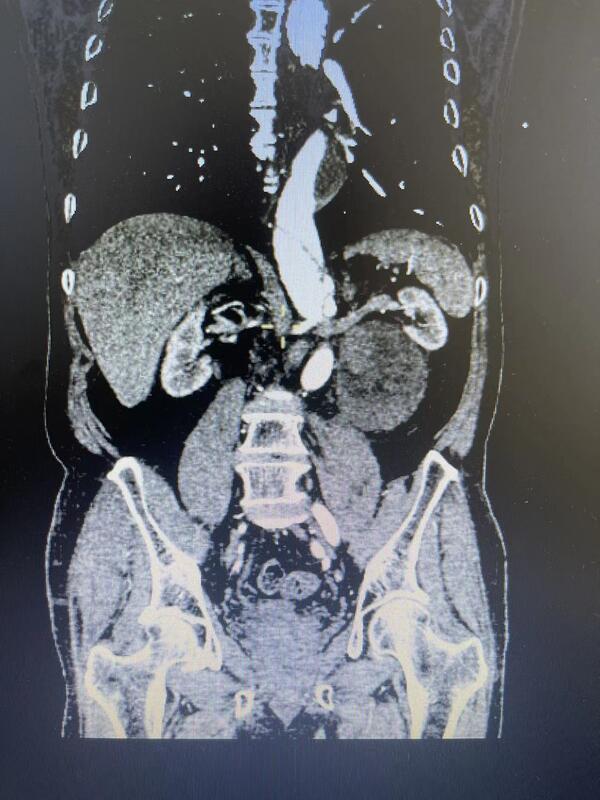
本例是一名左侧肾门8cm占位合并主动脉夹层患者。肿瘤紧邻左肾动脉,左肾静脉,腹主动脉(都是大血管),此外患者合并腹主动脉夹层,手术风险很高。手术的难点有2个:一是肿瘤紧贴肾脏血管,若分离时损伤血管,肾脏就需要切除;二是肿瘤临近腹主动脉夹层,手术牵拉可能造成夹层破裂。我们术前请心脏外科及麻醉科团队会诊,做了充分准备。手术采取经腹途径腹腔镜的微创方案,术中小心分离肿瘤,保护腹主动脉及肾脏大血管。最终完整切除肿瘤,保留肾脏。术中出血20ml,术后患者安全返回病房。
 侯腾 主任医师 深圳大学附属华南医院 泌尿外科116人已读
侯腾 主任医师 深圳大学附属华南医院 泌尿外科116人已读 - 论文精选 输尿管膀胱重建术在妇科肿瘤手术中的应用
输尿管膀胱重建术是下尿路重建的重要术式,适用于膀胱输尿管反流、肾移植手术、输尿管损伤及输尿管狭窄等。在妇科恶性肿瘤手术中,如果输尿管下段在盆底位置被肿瘤侵犯,往往需要同期或择期行输尿管膀胱重建术。本文拟对该术式涉及的相关问题作简要介绍。一、妇瘤手术涉及的输尿管膀胱重建术的分类根据手术目的,可以分为两类:(一)为切除肿瘤进行的重建术,通常与妇瘤手术同期进行;(二)为治疗输尿管并发症[JL1]进行的重建术,通常为妇瘤手术后出现输尿管瘘的再次手术,有时也与妇瘤手术同期进行。Hoffman等回顾分析了4884例妇科手术,行输尿管重建术者46例,其中16例为肿瘤局部侵犯,30例为输尿管损伤 [1]。(一)为肿瘤切除进行的重建术由于女性生殖器官与泌尿器官在位置上相邻,妇科恶性肿瘤侵犯泌尿系统器官较为常见,可侵犯膀胱、输尿管、尿道。据报道,远端输尿管是妇科肿瘤最常累及的泌尿系统器官 [2],肿瘤侵犯输尿管引起肾积水,造成患侧肾功能受损[3]。由于肿瘤的根治性切除术包括了对手术范围广度和深度的要求,部分恶性肿瘤累及远端输尿管时, 手术者需遵循规范化根治的要求,切除受累的输尿管及部分膀胱以达到肿瘤根治性切除,或为解除输尿管梗阻切除输尿管/膀胱后进行尿路重建,恢复尿路的连续性,成为手术的必要环节。(二)为治疗输尿管损伤进行的重建术泌尿系统损伤为妇瘤手术常见的并发症,因手术范围主要局限于盆腔,损伤部位多为中下段输尿管,损伤后的并发症包括漏尿、输尿管瘘、输尿管狭窄等。进行手术修复时,常选择输尿管膀胱重建术。 二、输尿管修复重建手术的时机输尿管修复[A2]重建手术时机的选择,对于修复效果有着重要意义。术中发现的输尿管损伤应及时修复,术后多恢复良好。对于术后较长时间确诊的输尿管损伤[JL3],重建手术时机的选择仍存在争议。对于局部炎症较轻,无明显漏尿者,有建议积极手术;但对于已经形成尿瘘,尿液漏出伴感染的患者来说,一般建议等待3-6个月,受损输尿管局部炎症、水肿明显消退,再考虑手术修复,必要时可先行肾盂穿刺造瘘引流术[4, 5]。据笔者观察,术中未发现的输尿管损伤,术后发现时多伴漏尿,因此不建议早期手术;对于无明显漏尿或轻度漏尿者,可试行输尿管镜直视下D-J管置入术。择期进行的输尿管膀胱重建术,因尿外渗,局部瘢痕组织形成,输尿管全层增厚、僵硬, 手术多比较困难,常需要复杂的重建方法。三、输尿管重建术前的评估进行输尿管膀胱重建手术前,应重点评估输尿管狭窄的部位、长度和程度,据此选择合适的术式。评估所需的检查一般包括:静脉尿路造影(或顺行尿路造影),肾脏ECT,尿常规,尿培养等,必要时需进行逆行尿路造影和/或输尿管镜检查。关于泌尿系增强CT的价值,笔者认为,其成像着重于显示器官组织病变横断面的信息,即使进行三维成像,也不如直接造影显像直观。因此,其对于输尿管狭窄术前评估的意义有限。四、输尿管重建手术的方式常见的手术方式为输尿管膀胱再植术与膀胱肌瓣输尿管成型术。损伤的部位和长度是选择最佳重建术式的关键依据,评判标准是输尿管充分游离且允许密封、无张力的缝合。(一)输尿管膀胱再植术如果输尿管缺损/损伤部位在远端,一般可行输尿管膀胱再植术。输尿管断端需修整,切除尿瘘、明显缺血节段后再植于膀胱同侧的后外部(图1)。开放手术路径包括经膀胱途径和膀胱外途径,技术上强调操作无创化,避免输尿管的去血管化,提供足够长的粘膜下隧道,及避免输尿管进入膀胱时未打折、成角和扭曲。近年来,腹腔镜手术开展迅速而广泛,Gill等在2001年就报道了腹腔镜下输尿管膀胱再植术。研究表明,腹腔镜下输尿管膀胱再植术的效果与开放手术无明显差异 [6]。与开放手术相同,腹腔镜下输尿管膀胱再植术也可选择经膀胱和膀胱外途径。腹腔镜下输尿管膀胱再植的抗反流技术有乳头法、粘膜下隧道法(Lich-Gregoir技术和Politano-Leadbetter技术及其改良)等多种吻合方法。经膀胱途径操作空间小,多用于输尿管末端病变。而妇瘤手术相关的输尿管膀胱再植术往往比较复杂,因此多建议采取膀胱外途径。图1.输尿管膀胱再植术。(A)输尿管膀胱再植术示意图;(B)开放手术Politano-Leadbetter技术示意图;(C-D)腹腔镜下输尿管膀胱再植术,游离、裁剪输尿管并放置D-J管后(C),将输尿管吻合于膀胱同侧的后外部(D)。(二)膀胱肌瓣输尿管成型术膀胱肌瓣输尿管成型术可分为输尿管膀胱角吻合术(Psoas hitch法,图2A)和膀胱Boari-Ockerblad瓣修复术(Boari瓣术,图2B)[7]。图2. 膀胱肌瓣输尿管成型术。(A)Psoas hitch法示意图;(B)Boari瓣术示意图。Psoas hitch法一般用于输尿管远端1/3损伤,而无法直接行输尿管膀胱再植的情况,可修复大多数远端输尿管缺失。然而,有时缺损的长度用Psoas hitch法吻合是不够的,这时Boari瓣术可以提供足够的长度使得输尿管和膀胱间完成无张力吻合。目前,Psoas hitch法和Boari瓣术均可以在腹腔镜下完成(图3)。笔者认为,妇瘤手术后择期进行的膀胱肌瓣输尿管成型术,常伴尿外渗,尿瘘,局部瘢痕组织形成等因素,输尿管和膀胱顺应性差,为保证无张力吻合,减少手术失败风险,应首选Boari瓣术。图3. 腹腔镜下膀胱Boari瓣修复术。(A)腹腔镜下取Boari瓣;(B)输尿管与Boari瓣吻合后放置D-J管;(C)术后2个月复查,尿路造影显示输尿管膀胱瓣通畅,无造影剂漏出。输尿管重建手术要点1.成功的输尿管膀胱重建术取决于遵循手术的基本原则。输尿管的操作必须小心,游离和吻合时均要求无创化;游离时注意保护输尿管的供应血管,尽量在输尿管的鞘外游离;为预防术后梗阻,输尿管进入膀胱时必须没有打折、成角和扭曲;为保证血供,输尿管和膀胱的吻合必须没有张力。2.开放手术输尿管膀胱吻合多采取间断缝合,吻合必须密封不透水(water-tight suture)。腹腔镜手术时,由于操作的灵活度不如开放手术,可选择连续缝合,但也应遵循“无张力吻合”的原则。3.多数情况下,吻合是否无张力需在术中才能判断,因此建议术前选择手术方案时,要有备选方案,即当既定手术方式无法达到“无张力吻合”时的应对手术方案。4.成人输尿管膀胱重建手术的首要目标是无吻合口狭窄和漏尿,而吻合口的反流并没有那么重要,因此抗反流机制(抗反流乳头和粘膜下隧道)的建立不是必要的[8]。根据笔者的经验,无抗反流的输尿管膀胱重建,术后肾积水基本不会加重,输尿管反流的症状一般在术后6个月内消失。5.对既往接受过放疗的患者进行输尿管膀胱重建手术,国内外均有报道(图4)[9],但效果存在争议,且手术成功率与放疗方式、放射剂量、放射部位的关系仍待研究。图4. 腹腔镜下Boari瓣术修复宫颈癌放疗后输尿管狭窄(A)术前造影显示右侧输尿管多段狭窄(箭头位置);(B)Boari瓣术后3个月造影显示输尿管膀胱瓣通畅;(C)术后1年输尿管镜检查所示输尿管通畅无狭窄;(D)术后1年复查彩超所示右肾轻度积水。6.输尿管膀胱重建术后常规尿管持续引流10-14天,留置D-J管4-6周。7.裁取的膀胱瓣在基底部至少要宽4cm,尖部至少2-3cm,从而防止术后输尿管吻合口狭窄。8.对于双侧输尿管狭窄的患者,可根据情况进行同期或分期手术。如进行双侧膀胱肌瓣输尿管成型术,应考虑术后膀胱容量小的问题。必要时可选择肠代输尿管等手术方式。六、结语输尿管膀胱重建术是一项可靠的技术,其在妇科肿瘤手术中有重要作用。一些复杂的尿路重建手术涉及问题较多,需要多学科协作 ,共同制定治疗方案,同时也要做好术后护理及随访工作。参考文献1. Hoffman MS, Tebes SJ. Ureteral surgery performed by a university gynecologic oncology service. American journal of obstetrics and gynecology. 2006; 195: 562-6; discussion 6-7.2. Vanderpuye V. Renal sonography in the diagnosis of renal obstruction or hydronephrosis in patients with cervical cancer. Journal of clinical ultrasound : JCU. 2002; 30: 424-7.3. Berek JS, Hacker NF, Lagasse LD, Leuchter RS. Lower urinary tract resection as part of cytoreductive surgery for ovarian cancer. Gynecologic oncology. 1982; 13: 87-92.4. El Hayek OR, Coelho RF, Dall'oglio MF, Murta CB, Ribeiro Filho LA, Nunes RL, et al. Evaluation of the incidence of bladder perforation after transurethral bladder tumor resection in a residency setting. Journal of endourology. 2009; 23: 1183-6.5. Quagliano PV, Delair SM, Malhotra AK. Diagnosis of blunt bladder injury: A prospective comparative study of computed tomography cystography and conventional retrograde cystography. The Journal of trauma. 2006; 61: 410-21; discussion 21-2.6. Rassweiler JJ, Gozen AS, Erdogru T, Sugiono M, Teber D. Ureteral reimplantation for management of ureteral strictures: a retrospective comparison of laparoscopic and open techniques. European urology. 2007; 51: 512-22; discussion 22-3.7. Stein R, Rubenwolf P, Ziesel C, Kamal MM, Thuroff JW. Psoas hitch and Boari flap ureteroneocystostomy. BJU international. 2013; 112: 137-55.8. Peters AWLKAPC. CAMPBELL-WALSH UROLOGY 11th Edition. 11th ed: Elsevier; 2015.9. Houvenaeghel G, Moutardier V, Karsenty G, Bladou F, Lelong B, Buttarelli M, et al. Major complications of urinary diversion after pelvic exenteration for gynecologic malignancies: a 23-year mono-institutional experience in 124 patients. Gynecologic oncology. 2004; 92: 680-3.
侯腾 主任医师 深圳大学附属华南医院 泌尿外科3462人已读





